Синдром Бругада
Синдром Бругада – наследственный синдром, проявляющийся сердечными аритмиями, а также повышающий риск развития желудочковой тахиаритмии и внезапной сердечной смерти.
У пациентов могут наблюдаться различные клинические фенотипы. Болезнь может манифестировать с синкопе, судорожных приступов, дискомфорта в области груди, ночного агонального дыхания, что является следствием таких типов аритмий, как полиморфная желудочковая тахикардия и фибрилляция желудочков. Данные нарушения ритма могут привести к внезапной сердечной смерти или к наджелудочковым аритмиям – трепетанию и фибрилляции предсердий, синдрому Вольфа-Паркинсона-Уайта. Часто пациенты не имеют никаких клинических симптомов, и синдром Бругада обнаруживается случайно, например, на медицинском осмотре.
Синдром Бругада характеризуется подъемом сегмента ST в правых грудных отведениях. Морфологически подъем сегмента ST относится к первому типу, «сводообразный», и является специфичным для данного заболевания. Кроме элевации сегмента ST на ≥ 2 мм в 1 и более правых грудных отведениях, на ЭКГ также регистрируется отрицательный зубец T.
Второй тип подъема сегмента ST, в виде «спинки седла», может указывать на синдром Бругада, однако не специфичен для него и может присутствовать при других патологиях, например, блокаде правой ножки пучка Гиса. Для второго типа характерна элевация сегмента ST ≥0,5 мм (обычно ≥2 мм) и положительный зубец T.
Третий тип подъема ST-сегмента проявляется в элевации менее 1 мм, как в виде «спинки седла», так и по сводообразному типу, однако в настоящее время не рассматривается как проявление синдрома Бругада.
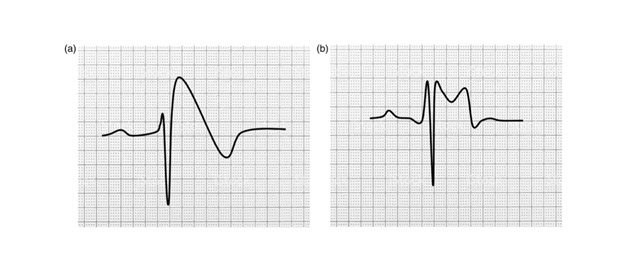
Рис.1. Паттерны синдрома Бругада на ЭКГ: (a) сводообразный подъем сегмента ST и отрицательный зубец T; (b) подъем сегмента ST в виде «спинки седла», сопровождаемый положительным зубцом T. Источник: Korlipara H., Korlipara G., Pentyala S. Brugada syndrome // Acta Cardiologica. 2021. Vol. 76, № 8. P. 805–824.
Эпидемиология
Распространенность данного заболевания колеблется от 1:5000 до 1:2000, при этом наибольшая заболеваемость зафиксирована в Юго-Восточной Азии, для которой данный синдром является эндемичным. Наиболее часто болезнь поражает мужчин, их заболеваемость в 8-10 раз выше, чем женщин. Предположительно это может быть связано с влиянием гормонов и различием в экспрессии трансмембранных ионных каналов.
Этиологические факторы и патофизиологические основы синдрома Бругада
В настоящее время было предложено три гипотезы клеточных механизмов, лежащих в основе синдрома Бругада:
- Гипотеза реполяризации: аритмии в рамках синдрома Бругада развиваются вследствие трансмурального градиента мембранного потенциала клеток эпикарда и эндокарда правого желудочка. Трансмуральный градиент приводит к гетерогенности фаз, что ведет к появлению повторного возбуждения по типу re-entry.
- Гипотеза деполяризации: дефект внутрижелудочковой проводимости в выводном тракте правого желудочка, характеризующийся замедлением проводимости, который ведет к замедлению деполяризации и формированию типичной картины синдрома Бругада на ЭКГ.
- Гипотеза нервного гребня: клетки нервного гребня расположены экстракардиально и играют важную роль в развитии миокарда выводного тракта правого желудочка и окружающих его структур. Атипичное формирование миокарда при изменении экспрессии клеток нервного гребня приводит к неоднородности реполяризации, которая и лежит в основе фенотипов синдрома Бругада.
Кроме того, было открыто 18 генов, ассоциированных с синдромом Бругада, и имеющиеся данные позволяют предположить, что это заболевание носит сложный полигенный тип наследования, с несколькими генетическими вариантами, среди которых есть часто и редко встречающиеся. Например, до 30% мутаций у пациентов с синдромом Бругада расположены в гене SCN5A.
| Мутации натриевых каналов | Мутации кальциевых каналов | Мутации калиевых каналов |
| SCN5A | CACNA1C | KCNE3 |
| SCN10A | CACNB2B | KCNJ8 |
| HEY2 | CACNA2D1 | KCND3 |
| PKP2 | TRPM4 | KCNE5 |
| GPD1-L | ABCC9 | |
| RANGRF | HCN4 | |
| SCN1B | SCN1B |
Таблица 1. Часть мутаций генов, ассоциированных с синдромом Бругада. Наиболее часто встречаемый ген отмечен красным цветом. Источник: Korlipara H., Korlipara G., Pentyala S. Brugada syndrome // Acta Cardiologica. 2021. Vol. 76, № 8. P. 805–824.
Диагностика
Диагностика данного заболевание основывается на выявлении ЭКГ-паттерна синдрома Бругада с подъемом ST 1-го типа как зафиксированного случайно, так и с помощью провокационной пробы с блокатором натриевых каналов. Кроме того, диагноз может быть поставлен при наличии у пациентов спонтанных элеваций сегмента ST 2 или 3-го типа, если после провокационной пробы данные паттерны изменяются на 1 тип. Наличие в анамнезе желудочковых аритмий, необъяснимых синкопе, агонального ночного дыхания, а также больных синдромом Бругада или умерших вследствие внезапной сердечной смертью (моложе 45-ти лет) среди членов семьи, подтверждают диагноз, однако в настоящее время не включены как обязательные в критерии диагностики в европейских клинических рекомендациях.
Лечение
Первой линией терапии синдрома является имплантируемый кардиовертер-дефибриллятор, однако радиочастотная аблация также показала эффективность применения у пациентов, имеющих противопоказания к установке импланта.
Основной фармакологической терапией для пациентов с синдромом Бругада являются инфузии хинидина и изопреналина для предотвращения электрического шторма сердца как осложнения основного заболевания.
Пациентам также необходимо рекомендовать изменение образа жизни, с исключением про-аритмогенных препаратов, алкоголя и снижением размера порций приемов пищи.
Источник: Korlipara H., Korlipara G., Pentyala S. Brugada syndrome // Acta Cardiologica. 2021. Vol. 76, № 8. P. 805–824.
Перевод и адаптация Шадеркина Анастасия, Сеченовский университет, Москва.



